記事・インタビュー

はじめに
皆さん、はじめまして。ひたちなか総合病院、総合内科 主任医長兼救急センター長の柴﨑です。今回、ご縁があり、皆さんと一緒に輸液を深く考えるという機会をいただきました。数回のシリーズを通して、皆さんと一緒に輸液について深掘りする中で新しい発見ができ、明日からの実臨床で皆さんが少しでも患者さんにとって、よい輸液の処方ができるようになれれば、私としてこれほど嬉しいことはありません。是非、しばらくの間お付き合いください!
テーマ予定
シリーズ1. 輸液の適応を3Rで整理する※今回
シリーズ2. 救急外来でのリアルワールド輸液を再考する:Non criticalとCriticalに分類
シリーズ3. Resuscitation:Criticalな患者の輸液総論~“ROSD” 敗血症を例に~
シリーズ4. Resuscitation:敗血症のOptimization phaseをどう乗り切るか?~特に侵襲的モニタリングなし~
シリーズ5. Resuscitation:敗血症のStabilizationやDe-escalation phaseをどうするか?
シリーズ6. Redistribution:あえて代謝性アルカローシスを例に考える
シリーズ7. Redistribution:代謝性アシドーシスを例に考える
シリーズ8. Redistribution:低K血症の補正
シリーズ9. Routine maintenance:Non criticalの急性期維持輸液
シリーズ10. Redistribution:低Na血症の補正を超深掘り
輸液の適応を3Rで整理する
1) 輸液は薬である!適応を考えて、無意味な輸液は避けよう!
2) 適応は柴﨑提唱:3Rで考えるとわかりやすい?!
3) ルートと輸液は分けて考えよう。気管挿管と人工呼吸器の関係に似ている。
輸液は薬である!
さて、シリーズ第1回は、このシリーズを理解する上での最低限の知識として、「輸液の適応」についてフォーカスします。研修医の皆さんは各診療科のローテーションにおいて、「この〇〇病の患者さんは、〇〇だから、この治療の適応がある」といった感じで日々学んでいることでしょう。では、治療の話の最も基本である「輸液」について、皆さんは「適応」を語ることができるでしょうか?
是非、今回皆さんにお伝えしたいメッセージは“IV fluid is a drug”、「輸液は薬である」ということです。輸液の歴史を紐解くと、まさにこのことが実感できます。輸液の最も古い記録は1832年のイギリスなのだそうです。当時コレラが猛威を振るっていたイギリス。ひどい下痢により脱水症で命を落とす例も少なくなかったのでしょう。そこでイギリス人医師、Thomas Lattaによって、救命するための「薬」として試みられたのが輸液でした。当時は薄めの食塩水を血管内に投与したところ、劇的な効果があったのだとされています1)。それから時を経ること約200年。輸液は様々に改良され、輸液製剤が潤沢にある環境で私たちは診療をしています。それこそ湯水のごとく輸液を使っているといっても過言ではないでしょう。しかし、輸液の根幹「輸液は薬である」という事実は今も変わりません。抗菌薬の医師教育はだいぶ行き届き、「適応のない発熱患者に抗菌薬を乱用することはやめよう」というのは、今やほぼ、コンセンサスになりました。同様に、「適応のない患者に輸液を乱用することはやめませんか?」と私は問題提起したいと常々思っています。「腸管吸収の悪い経口抗菌薬は通称DU(だいたいウンコ)薬で、効果がないから処方をやめよう」ということも、多くの研修医の方がご存知でしょう。これを真似して「適応のない輸液は通称DO(だいたいおしっこ)かDM(だいたいむくみ)になり、意味がないので処方をやめませんか」とも、ひっそりとここに提唱したいなと思っています。
柴﨑提唱!輸液の適応は3Rで整理してみよう
では、輸液の適応とは一体何でしょうか?これを紐解くのに英国国立医療技術評価機構(National Institute for Health and Care Excellence:NICE)の輸液のガイドラインをご紹介します2)。このNICEの輸液ガイドラインでは、輸液では以下の5つのポイントResuscitation、Routine maintenance、Replacement、Redistribution and Reassessmentが大事だと謳っています。私はこれを踏まえ、さらに皆さんにわかりやすくお伝えするために、輸液の適応は3Rで整理しようと提唱しています。
①Resuscitation(蘇生) ②Redistribution(補正) ③Routine maintenance(維持)の3つです(図1)。
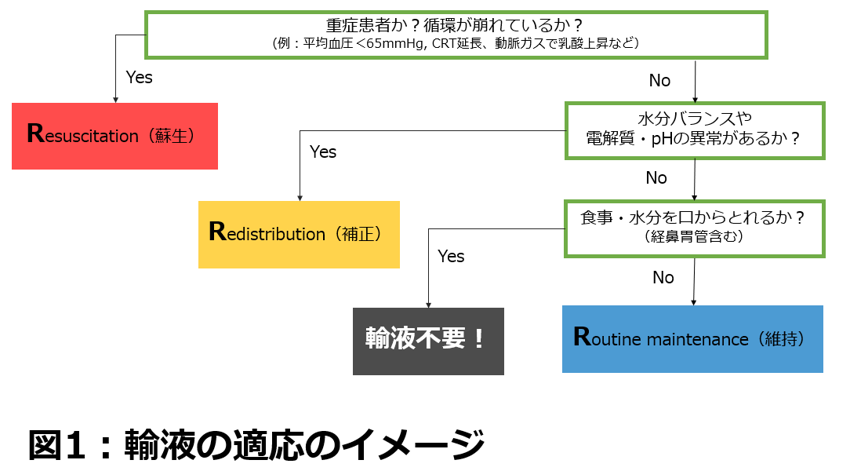
ルートと輸液は分けて考えよう
このお話をすると「ルート確保のために輸液が必要じゃないですか?」とよくご質問をうけます。せっかくなので少し考えてみましょう。
この関係は、気管挿管と人工呼吸器の関係によく似ています。ふだん、気管挿管と人工呼吸器はセットで使うことが多いのは事実ですが、厳密には常に一緒ではありません。気管挿管は気道の確保が主な目的です。そのため、例えば、急性喉頭蓋炎や気道熱傷はあるが、特に肺の合併疾患がない場合、気管挿管はするものの、人工呼吸器なしというケースは皆さんも見たことがあるのではないでしょうか?また、人工呼吸器は、主に陽圧をかけて呼吸を補助することが目的ですが、自力で気道確保が十分な場合には必ずしも気管挿管とセットではありません。心不全のNPPV(非侵襲的陽圧換気)がその好例でしょう。こういった気管挿管と人工呼吸器の関係と同じように、ルートと輸液の関係についても考えてみましょう。確かにルートと輸液はセットで使うことも多いですが、常に一緒ではありません。例えば、抗菌薬の点滴が必要な肺炎ならば、ルートは必要ですが、循環状態が落ち着き、電解質補正も必要でなく、食事を食べられているのであれば、輸液、いわゆる「メインの点滴」は不要なはずで、ルートは生食ロックで対応が可能でしょう。
実際、漫然とした輸液はFluid creepと呼ばれます。クリープという言葉は聞き慣れませんが、オートマ車のクリープ現象をイメージすればわかりやすいでしょうか?惰性で入ってしまう水分:Fluid creepは過剰輸液の原因となり、各種合併症が増えるとされています。このFluid creepは当初、熱傷の領域で提唱されました3)が、過剰輸液が害という認識が広く知れ渡った現在、他の領域にも広く応用できるといえるでしょう。
次回は、この3Rを元に、研修医の方が最初に知りたいであろう、救急外来・当直での輸液について考えてみます。お楽しみに!
<参考文献>
1) Finfer S, et al.: Intravenous fluid therapy in critically ill adults. Nat Rev Nephrol. 2018 Sep;14(9):541-557.
2)Padhi S, et al. Intravenous fluid therapy for adults in hospital: summary of NICE guidance. BMJ, 2013 Dec 10;347: f7073
3) Saffle JI: The phenomenon of “fluid creep” in acute burn resuscitation. J Burn Care Res. 2007 May-June; 28(3): 382-95.
<プロフィール>

柴﨑 俊一(しばざき・しゅんいち)
ひたちなか総合病院 総合内科
2010年、筑波大学医学専門学群医学類を卒業。諏訪中央病院にて初期研修を経て、2012年に同病院内科研修医。
その後、名古屋第二赤十字病院腎臓内科にて国内留学、諏訪中央病院にて腎臓・糖尿病内科/総合内科として勤務後に2017年から現職。
個人としては”日本の墨子”を目指し、組織としては、茨城1愛ある診療を目標にかかげる。市中病院改革:特に教育改革、ボトムアップ型組織マネジメントを進めている。
柴﨑 俊一
関連する記事・インタビュー
-
記事

3Rで整理する 輸液の基本の「き」 ~Resuscitation:敗血症のOptimization phaseをどう乗り切るか?~特に侵襲的モニタリングなし~
- 研修医
- 専攻医・専門医
3Rで整理する 輸液の基本の「き」 ~Resuscitation:敗血症のOptimization phaseをどう乗り切るか?~特に侵襲的モニタリングなし~
柴﨑 俊一
-
記事

3Rで整理する 輸液の基本の「き」 ~Redistribution:代謝性アシドーシスを例に考える~
- 研修医
- 専攻医・専門医
3Rで整理する 輸液の基本の「き」 ~Redistribution:代謝性アシドーシスを例に考える~
柴﨑 俊一
-
記事

3Rで整理する 輸液の基本の「き」 ~Redistribution:低K血症の補正~
- 研修医
- 専攻医・専門医
3Rで整理する 輸液の基本の「き」 ~Redistribution:低K血症の補正~
柴﨑 俊一
-
記事

3Rで整理する 輸液の基本の「き」 ~Redistribution:低Na血症の補正を超深掘り~
- 研修医
- 専攻医・専門医
3Rで整理する 輸液の基本の「き」 ~Redistribution:低Na血症の補正を超深掘り~
柴﨑 俊一
人気記事ランキング
-

著者が語る☆書籍紹介 『もう困らない外科系当直 歩いてくるレッドフラッグ (jmedmook)』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『もう困らない外科系当直 歩いてくるレッドフラッグ (jmedmook)』
三谷 雄己
-

先輩に聞いた! ①専門研修先探しのアドバイス
- 研修医
先輩に聞いた! ①専門研修先探しのアドバイス
-

書評『こどもの血液培養と菌血症 こけつきん11のオキテ』~子どもの菌血症診療を「楽しく深く」学べる一冊!
- 新刊
- 研修医
- 医書マニア
書評『こどもの血液培養と菌血症 こけつきん11のオキテ』~子どもの菌血症診療を「楽しく深く」学べる一冊!
三谷 雄己【踊る救急医】
-

著者が語る☆書籍紹介 『みんなで楽しくホスピタリストになろう!エビデンスと実臨床の架け橋』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『みんなで楽しくホスピタリストになろう!エビデンスと実臨床の架け橋』
永井 友基
-

医師が選ぶならどんな保険?お得な保険の選び方
- ライフスタイル
- 開業
- お金
医師が選ぶならどんな保険?お得な保険の選び方
-

著者が語る☆書籍紹介 『がっくんといっしょ エコー解剖のひろば』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『がっくんといっしょ エコー解剖のひろば』
石田 岳
-

整形外科に進まない研修医も必読!研修医が読んでおくべき整形外科系の医学書4選
- ベストセラー
- 研修医
- 医書マニア
整形外科に進まない研修医も必読!研修医が読んでおくべき整形外科系の医学書4選
三谷 雄己【踊る救急医】
-

著者が語る☆書籍紹介 『暗記しやすい! 医療現場の言いかえ英単語』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『暗記しやすい! 医療現場の言いかえ英単語』
山田 悠史
-
研修医や専攻医などの若手医師でも、医師賠償責任保険は必要?
- 研修医
- ライフスタイル
- お金
研修医や専攻医などの若手医師でも、医師賠償責任保険は必要?
-

2025年最新版 初期研修医におすすめの救急を学べる医学書10選
- ベストセラー
- 研修医
- 医書マニア
2025年最新版 初期研修医におすすめの救急を学べる医学書10選
三谷 雄己【踊る救急医】
