記事・インタビュー

はじめに
けいれん、てんかん、意識障害をテーマに以下の全5シリーズでお届けします。
シリーズ1. けいれんに遭遇したら:二次的脳損傷から脳を救うために
シリーズ2. 発作が止まっても思考を止めない:研修医必携の鑑別リスト
シリーズ3. けいれん・てんかんのフィジカル!※今回
シリーズ4. 脳神経内科ローテーションで役立つ神経用語の整理
シリーズ5. 意識障害の鑑別から脳神経内科へのコンサルテーションまで
おまけ. 神経救急のフィジカル!!
シリーズ1では救急における発作への初期対応を紹介し、シリーズ2では同時に行うべき病態鑑別を解説しました。レジデントの皆さんが前線でより頼もしく対応できるようになるためのヒントになったことでしょう。今回のシリーズ3ではさらなるスキルアップとして「けいれん・てんかんのフィジカル!」です。
フィジカルとは身体診察ですが、今回は「発作」のフィジカル、つまり発作時症候学を紹介します。発作を正しく診断する重要なポイントを押さえていきましょう。特に発作中(あるいは発作後)という限られた時間にしか発作のフィジカルは出現しません。つまり、見逃し厳禁です。シリーズ1と2で紹介した初期対応を実施しながら、落ち着いて患者の発作を評価する、それが今回の目的です。
シリーズ3. けいれん・てんかんのフィジカル!
<発作のフィジカル:発作症候学>
発作をチェックすることで脳のどの領域から発作が発生したかを類推すること、それを発作症候学(semiology)と言います。
例えば左半身のけいれん発作であれば、その発作は反対の右半球から発生していることは理解できると思います(錐体路は交差するので発作症状と反対側に発作焦点があります)。もう少し解像度を高めると「一次運動野の過剰興奮により、焦点と反対側の身体でけいれん発作が発生している」と考えられます。大脳が興奮するとどうなるかと言えば、本来の正常な脳機能が過剰な誤作動を起こします。例えば手足を動かす正常な脳機能が発作にまきこまれれば、過剰な誤作動としての「けいれん」を呈するのです。
発作での眼球の偏向も同様のメカニズムです。具体的には、左方向に注視する眼球制御の中枢は反対半球である右前頭葉に存在します。だから右前頭部で発作が生じれば「左方向への眼球のけいれんとしての右への偏向」が出現するのです。
もちろん感覚野でも同じです。正常な感覚機能が過剰に興奮すれば、「異常な感覚」が出現します。このように、脳の正常機能の数だけ発作の種類はあります。そして発作の性状に基づいてどの脳機能部位から発作が発生したかを類推すること、これを発作症候学(semiology)と呼びます。
<けいれん時のチェックポイント>
代表的な発作症候学の所見を紹介します。発作がてんかん発作として矛盾しないか、あるいはてんかん発作らしくなさがあるのかも併せてチェックしましょう。
1)眼
●眼球偏向:偏移している方向と反対側の脳(前頭葉)からの発作を示唆します。典型的には、持続性で力強い不自然な眼球と頭部の偏向を呈します。
●開眼または閉眼:発作中はてんかん発作であれば通常は開眼しています。一方の心因性発作では閉眼していることが多いです。
2)けいれんの左右差
●けいれんの左右差:発作が全身性に見えても、けいれんの程度には左右差があることがしばしばあります。けいれんが顕著な側と反対側の前頭葉(運動野)由来の発作を示唆します。
3)肢位
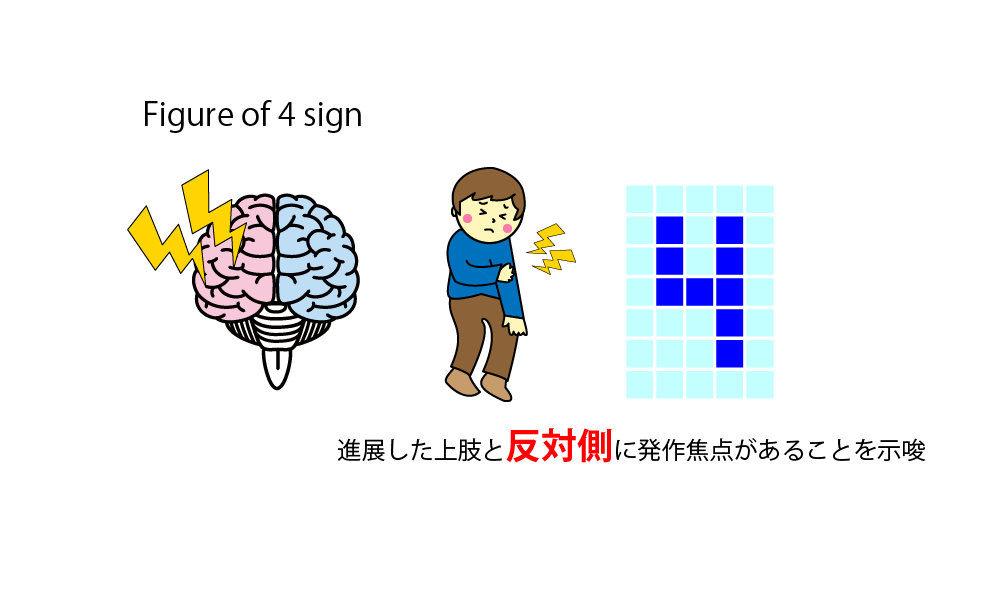
Figure of 4:肢位、つまり四肢の状態(ポーズ)も重要です。一側上肢を伸展させ、反対側を屈曲させながらけいれんする場合、下図のように上肢のポーズがドットで示された数字の4に似ていることからFigure of 4 signと呼び、伸展させた上肢と反対側の脳(運動野)由来を示唆します。図の場合、左上肢を伸展させているので、右の運動野由来の発作を示唆します。
●Fencing posture:フェンシングの時のように一側上肢を外転・伸展させ、その外転させた上肢を見るように頚部を回旋させるポーズをfencing postureと呼びます。外転させている上肢の反対側の脳由来の発作を示唆します。
<発作後のチェック>
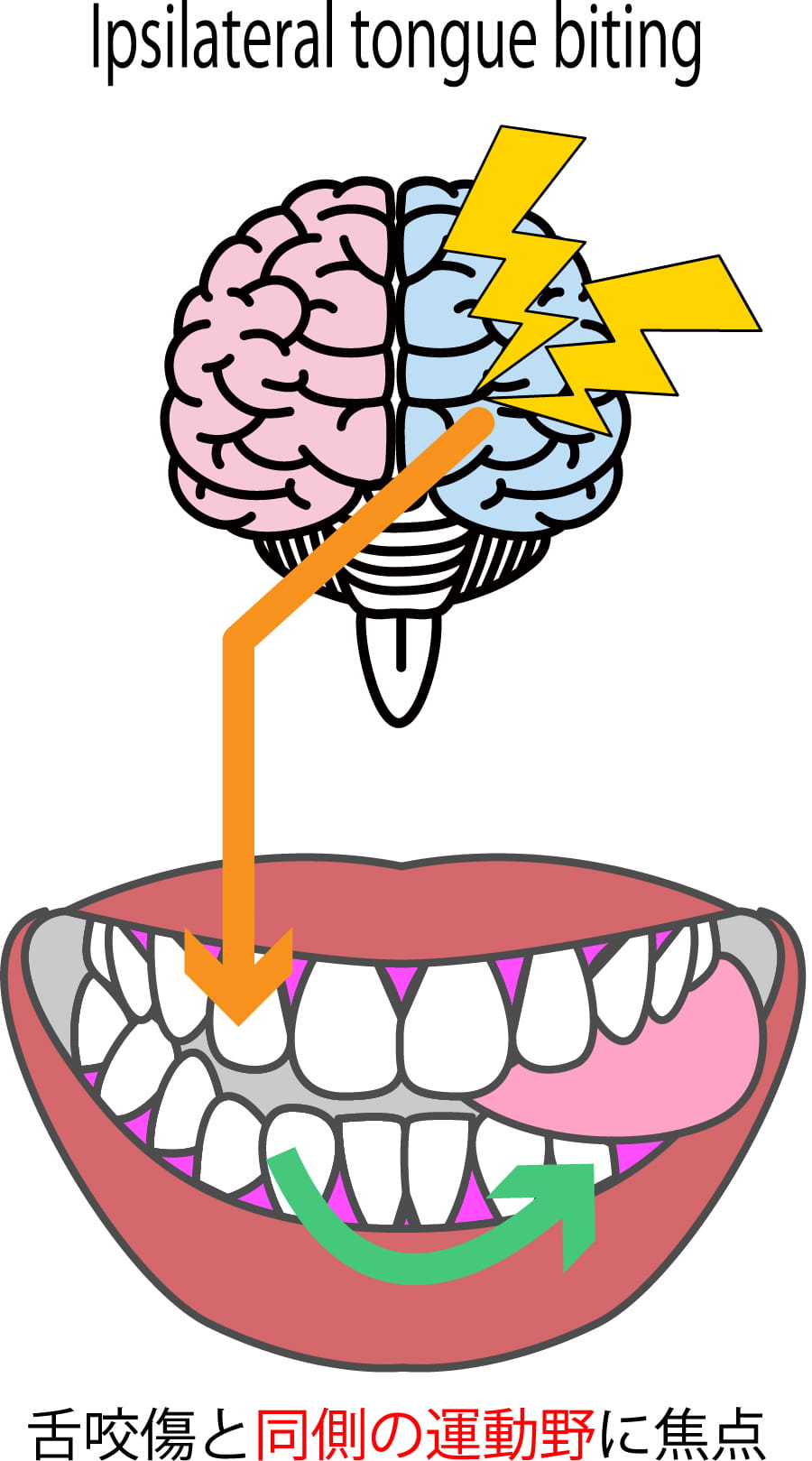
●舌咬傷(ipsilateral tongue biting)
全身けいれんでは舌咬傷を伴うことがあります。舌咬傷がある場合は、その左右差もチェックしましょう。例えば右半身のけいれんに伴う舌咬傷であれば、通常は左側の舌辺縁に咬傷を認めます。このような一側の舌辺縁に傷がある場合をipsilateral tongue bitingと呼び、舌咬傷がある側と同側(ipsilateral)に発作が起きたことを示唆します。舌突出筋は反対半球の前頭葉に中枢があります。例えば下図のように左前頭部からの発作であれば、右の舌突出筋が興奮して、結果的に舌は左に偏移します。左へ偏移した結果、けいれん中に歯で舌を噛んでしまい、舌咬傷は左側に認めるのです。ipsilateral tongue bitingに再現性があれば、それは全般てんかんではなく、焦点てんかんを示唆することになるので、てんかん分類を考察する上でも有用な所見です。
なお舌咬傷は非てんかん性(失神や心因性)の発作では基本的にはみられません。よって、目撃情報の少ない場合のてんかん性と非てんかん性の鑑別に有用です。
●発作後の眼周囲の紫斑
全身けいれん後に顔面や頸胸部に紫斑が出現することがありPostictal Periorbital Petechial Rashと呼びます。発作中に声門が閉鎖し胸腔内圧の急激な上昇に伴う過剰なValsalva負荷での紫斑と考えられています。失神や心因性の発作では通常は認めないので、てんかん性のけいれんを示唆する所見です。けいれんを誰も目撃していない場合には重要な参考所見です。

<てんかん発作 vs. 心因性>
けいれん発作=てんかんは常に成立するわけではありません。シリーズ1や2で解説したようにあらゆる急性の病態でけいれん発作を急性期に認めることがあります(急性症候性発作)。さらに、仮に発作を繰り返したとしても必ずてんかんと診断できるわけではなく、重要な鑑別に心因性があります。非てんかん性心因性発作(PNES: psychogenic non-epileptic seizure)は比較的コモンな鑑別病態です。
てんかんとPNESの鑑別ポイントに持続時間があります。てんかん発作はせいぜい1−2分以内に止まることが多いのに対して、PNESはしばしば20分以上と持続的です。よってPNESを真のてんかん重積状態と誤診してしまうケースもあります(筆者も経験があります)。
なお、この所見があれば間違いなくPNESと断定できる、というような特異度の高い所見はPNESにはありません。てんかんとPNESの鑑別には総合的な判断が求められますので、両者の特徴を押さえましょう(表)。

POINT
- 発作のフィジカルは目、左右差、ポーズが大事
- 発作後のてんかん特有の所見を見逃さない
- てんかんと心因性発作の鑑別は、総合判断力が試される
<研修医へのメッセージ>
発作の初期対応や急性期の病態鑑別を紹介したシリーズ1、2に続けて、今回のシリーズ3では発作症候学としての発作のフィジカルチェックを紹介しました。急性期対応のToDoはとても多いですが、手足を動かし、頭をフル回転させるとともに、冷静に発作の状態を観察する姿勢が重要です。微細な所見を見逃さないことで、正しい診断やその後の長期治療プランに貢献できると思います。
<参考文献>
日本神経学会監修.「てんかん診療ガイドライン」作成委員会編集.てんかん診療ガイドライン2018. 医学書院. 2018
<プロフィール>

音成 秀一郎(ねしげ・しゅういちろう)
所属先:広島大学大学院医系科学研究科脳神経内科学 助教、広島大学病院 てんかんセンター
2008年に大分大学医学部を卒業。脳神経内科での後期研修を経て2015年より京都大学大学院医学研究科臨床神経学講座(同てんかん・運動異常生理学講座)で、てんかんと脳波の臨床研究に従事。福島県立医科大学ふたば救急総合医療支援センターでの復興医療支援を経て2019年4月から現職。脳神経内科での診療に加えてICUでのcritical care EEGにも従事。主催するてんかん・脳波のウェブセミナーには全国から年間のべ3000名以上の医師が参加。管理するLINEチャットでの遠隔脳波診断・診療サポートにも300名以上の臨床医が参加。著書に脳波判読オープンキャンパス~誰でも学べる7STEP~(診断と治療社)がある。
音成 秀一郎
このシリーズの記事一覧
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.1
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.1
音成 秀一郎
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.2
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.2
音成 秀一郎
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.3
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.3
音成 秀一郎
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.4
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.4
音成 秀一郎
関連する記事・インタビュー
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.1
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.1
音成 秀一郎
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.2
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.2
音成 秀一郎
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.4
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.4
音成 秀一郎
-
記事

けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.5
- 研修医
- 専攻医・専門医
けいれん、てんかん、意識障害―研修医からできるトリアージと専門医へのコンサルテーション―vol.5
音成 秀一郎
人気記事ランキング
-

医師が後回しにしがちな、もったいない控除枠3選!
- ライフスタイル
- 専攻医・専門医
- お金
医師が後回しにしがちな、もったいない控除枠3選!
-

著者が語る☆書籍紹介 『がっくんといっしょ エコー解剖のひろば』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『がっくんといっしょ エコー解剖のひろば』
石田 岳
-

書評『臨床推論の落とし穴 ミミッカーを探せ!』~“ミミッカー”の視点で臨床推論を深める一冊!
- 新刊
- 研修医
- 医書マニア
書評『臨床推論の落とし穴 ミミッカーを探せ!』~“ミミッカー”の視点で臨床推論を深める一冊!
三谷 雄己【踊る救急医】
-

整形外科に進まない研修医も必読!研修医が読んでおくべき整形外科系の医学書4選
- ベストセラー
- 研修医
- 医書マニア
整形外科に進まない研修医も必読!研修医が読んでおくべき整形外科系の医学書4選
三谷 雄己【踊る救急医】
-

書評『あの研修医はすごい! と思わせる 症例プレゼン〜ニーズに合わせた「伝わる」プレゼンテーション』
- 新刊
- 研修医
- 医書マニア
書評『あの研修医はすごい! と思わせる 症例プレゼン〜ニーズに合わせた「伝わる」プレゼンテーション』
三谷 雄己【踊る救急医】
-

著者が語る☆書籍紹介 『暗記しやすい! 医療現場の言いかえ英単語』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『暗記しやすい! 医療現場の言いかえ英単語』
山田 悠史
-
研修医や専攻医などの若手医師でも、医師賠償責任保険は必要?
- 研修医
- ライフスタイル
- お金
研修医や専攻医などの若手医師でも、医師賠償責任保険は必要?
-

著者が語る☆書籍紹介 『胸部X線・CTの読み方やさしくやさしく教えます!改訂版』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『胸部X線・CTの読み方やさしくやさしく教えます!改訂版』
中島 啓
-

2025年最新版 初期研修医におすすめの救急を学べる医学書10選
- ベストセラー
- 研修医
- 医書マニア
2025年最新版 初期研修医におすすめの救急を学べる医学書10選
三谷 雄己【踊る救急医】
-

医師が選ぶならどんな保険?お得な保険の選び方
- ライフスタイル
- 開業
- お金
医師が選ぶならどんな保険?お得な保険の選び方
