記事・インタビュー

医学・医療の国際交流ならびにホスピタリストの海外留学を支援する公益財団法人 日米医学医療交流財団。会長の黒川 清氏と専務理事の宇田 左近氏、そして広報委員を務めながらホスピタリストとして第一線で活躍する医師の加藤 良太朗氏にお集まりいただき、豊富な経験と、数々の医療イノベーションを起こしてきた視点から、日本の医療が抱える課題、財団が力を入れている「ホスピタリスト」の育成などについて伺いました。
前編と後編にわたってご紹介します。これからの日本の医療を支える医学生や、若手医師のみなさん必読の内容です。
公益財団法人 日米医学医療交流財団(JANAMEF)
1988年設立。医療・看護その他医療従事者のための国際交流を支援し、アメリカを中心に、欧州、アジア圏において600名超の留学助成を実施。また近年アメリカで飛躍的に増加している「ホスピタリスト」に着目し、2018年以降は助成の軸足を「日本版ホスピタリスト」助成に置くなど、日本の医療課題の解決や医学・医療界の発展に取り組んでいる。
人材育成から医療の課題に挑む
―日米医学医療交流財団の目的と役割
黒川:日米医学医療交流財団は、医療従事者の国際交流を目的として1988年に設立されました。これまで600名を超える方々に対し留学助成を行い、派遣先はアメリカを中心に、欧州、アジア圏など16ヶ国に上ります。留学助成者は、留学先での活動はもとより帰国後も各医療関連分野で高い評価を受けています。こうした国際人材育成を通じて、日本の医療分野の課題を解決することが、当財団の重要なミッションであると考えています。
宇田:私どもは設立以来、研究、臨床、全ての分野を対象に留学支援を行ってまいりましたが、2018年からは、「日本版ホスピタリスト」を目指す医師に助成を行っています。「日本版ホスピタリスト」とは、臓器別に特化した専門医に対し、「診療科・臓器横断的に患者さんを診るジェネラリスト専門職」をいいます。
タテ割り構造による課題を解決するために
―助成を「日本版ホスピタリスト」に限定した背景
黒川:老年人口の増加とともに複数の疾患を持つ人が増えたことで、身体全体を見渡せる主治医やかかりつけ医へのニーズが高まっています。一方医療機関では、その患者をどの分野の専門医が診るべきか、医師でさえ迷うことがあります。また、多くの医療機関が人材不足で、経営環境も厳しくなっているという問題も顕著になっています。
加藤:日本は人口100万人あたりの医療機関の数は世界で一番多いのですが、1病院あたりの医師数は少ない。にもかかわらず、臓器・診療科別のタテ割り構造による、非効率的な医療が行われているのが現状です。総合診療を最も必要とするへき地に総合診療医が少なく、専門医だけでカバーできているわけでも決してありません。例えば糖尿病患者100万人に対して糖尿病専門医が2,000人、脳卒中患者117万人に対して脳卒中専門医は3,600人しかいないなど、患者数と専門医数が明らかにミスマッチなのです。
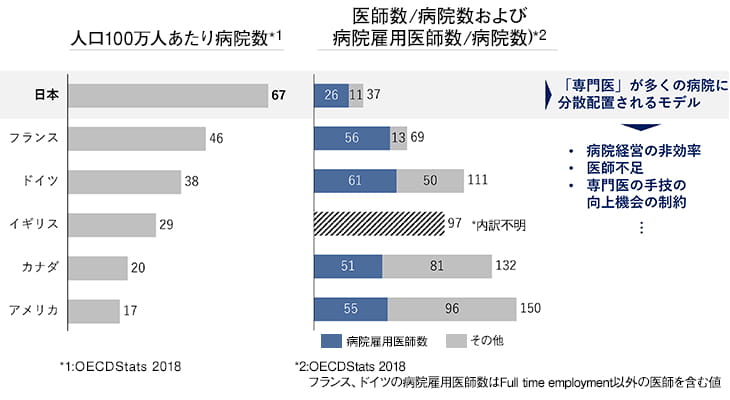
臓器別専門医に依存した体制はもはや限界である。
宇田:病院あたりの医師数が少なく、かつ臓器別専門医を主体としている日本の体制は、複数疾患を持つ高齢者の増加に対応しきれない、構造的な問題を抱えています。これを何とかしなければいけません。
黒川:こうした問題を解決するためには、臓器・診療科別のタテ割り構造による医師中心の医療ではなく、患者中心の医療にシフトすることが、これからの日本の医療に重要だと考えました。そこで注目したのが「ホスピタリスト」。医療費が突出して高いアメリカで、入院患者をマネージする医師が活躍していたのです。
宇田:当財団では、米国で「ホスピタリスト」と言われる医師を日本の医療環境に合わせてカスタマイズした、「ヨコ軸」で診る「日本版ホスピタリスト」の育成が急務であると考え、それを柱として取り組むことにしました。これは日本の医療を取り巻く本質的な課題解決に貢献しようという挑戦であり、「日本版ホスピタリスト」は、将来にわたって日本の医療界で非常に重要なポジションとなる医師です。
多岐にわたるミッション
―「ホスピタリスト」の定義
黒川:まず「ホスピタリスト」というコンセプトは、1990年頃から米国 UCSF 内科部長リー・ゴールドマン、チーフレジデントのワクター氏らが考え1995年に論文を提示して広がった、内科の臨床研修を終えた内科医が「総合内科医」として入院患者をマネージするシステムです。米国ではこの20年で「ホスピタリスト」が5.7 万人まで増加しており、その数は循環器内科の2倍以上。彼らは「入院患者の主治医」として必要に応じて専門医へ橋渡しをし、専門的な治療が終わると再び主治医として入院患者の全体をマネージします。
加藤:私も米国で実際に「ホスピタリスト」として働いていましたが、米国における「ホスピタリスト」の役割とは、分かりやすく言うと「入院患者に特化した総合内科医」です。かつて米国では、かかりつけ医は患者が重症になると自分が契約している病院に入院させ、外来の合間に病院に行って看護師に治療の指示を出し、再び自分のオフィスに戻って外来をしていました。しかし時代とともに重症な患者や複雑な患者が増え、そのような診療スタイルは非常に非効率的になりました。また、社会からの要求も厳しくなり、少しのエラーでも訴訟になったりする。そこで、かかりつけ医の代わりに入院患者を専属で診る病院での主治医を置き始めたのが、米国で「ホスピタリスト」という医師が誕生した背景です。
黒川:さらに医療費が高騰している米国では、医療を効率化させ、コスト面を解消する必要もありました。つまり「ホスピタリスト」には、病院経営の無駄と医療の非効率化を是正する役割もあるのです。因みに、米国ではGDPの18%が医療費ですが、日本も現在、10%を超えています。
宇田:以前、某大学病院で医療経営学の客員教授をしていたとき、「医療経営ができる医師=ホスピタリストを育てよう」を主要テーマにしていました。「ホスピタリスト」は、医療の効率化やコスト削減など、病院経営の視点や医療マネジメントとしての役割も求められます。
加藤:「ホスピタリスト」は常に病院にいるので、多角的な視点から病院の問題点に気付くことができます。私が米国でホスピタリストになって最初のミッションの一つは、「平均入院日数を3.6日から3.3日に減らせ」というものでした。米国は病院の数が比較的少ないため、すぐに満床になりやすい。入院している患者を早く退院させないと、新たな救急患者を受け入れられなくなってしまうのです。それに、米国の保険会社は最も効率の良い医療に保険対応するため、入院日数を長くできない事情があります。そうしたベッドコントロールも、「ホスピタリスト」に求められる役割なのです。
医療サービスを最適化する医師
―米国の「ホスピタリスト」と「日本版ホスピタリスト」の違い
加藤:米国では、「ホスピタリスト」は「入院患者に対して包括的な医療を提供することを目的とする専門職で、病院および医療システムの機能向上のためにも尽力する」と定義されています。日本版はそれを日本の医療に適応したもので、入院患者に限定せず、より柔軟に対応するものです。
黒川:「日本版ホスピタリスト」は、臓器別や診療科別のタテ割りではなく、患者目線に立って横断的に診る医師であり、「常に病院にいて、患者さんに最も近く、病院を知り尽くして病院診療を良くしていく医師」だと考えています。患者さんからみれば「病院の医療サービスをあなたに最適化する」医師ということになります。
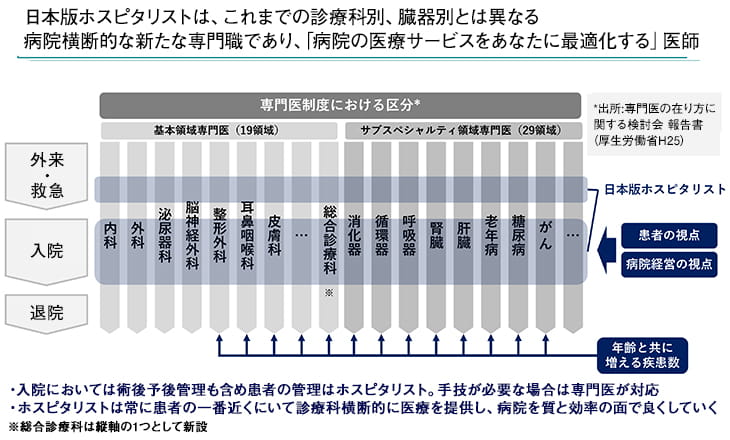
「日本版ホスピタリスト」は、病院横断的な新たな「入院患者のかかりつけ医」と位置づけられる。
加藤:日本の現状を考えると、米国の「ホスピタリスト」のように入院患者だけを限定して診るのは難しいですね。しかし、働いている病院のニーズに合わせて「ホスピタリスト」が診療の形を変えればいいだけで、最も重要な役割は、「患者の主治医であり、患者目線に立って横断的に診る医師」であることです。
宇田:元来、日本の医師教育はタテ割りで行われてきましたし、今でもタテ割りのなかで仕事をしないと偉くなれないという風潮もある。新しい専門医である総合診療科もタテ割りの一つです。 タテ割り軸からヨコ軸にという「日本版ホスピタリスト」の役割は、日本の医療の大転換といっても過言ではないと思います。
<プロフィール>

(公財)日米医学医療交流財団 会長
黒川 清(くろかわ・きよし)氏
政策研究大学院大学・東京大学 名誉教授
日本医療政策機構 代表理事
東京大学医学部卒業。同大学院医学研究科修了(医学博士)。1969年渡米。ペンシルヴァニア大学、カリフォルニア大学ロサンゼルス校(UCLA)、南カリフォルニア大学を経て、79年UCLA医学部内科教授。その間、カリフォルニア州医師免許、米国内科専門医、同内科腎臓専門医を取得。89年東京大学医学部第一内科教授。96年東海大学教授、医学部長。97年東京大学名誉教授。2003年東海大学総合科学技術研究所教授、東京大学先端科学技術研究センター客員教授。2003-06年日本学術会議会長、総合科学技術会議議員。2006-08年内閣特別顧問。2006年より政策研究大学院大学教授、コロンビア大学地球研究所Senior Scientist。日本、アジアおよび国際の内科学会、腎臓学会等の理事、理事長、会長、またアジア太平洋、国際科学者会議等の委員、理事、理事長や国会福島原発事故調査委員会委員長などを歴任。現在は政策研究大学院大学・東京大学名誉教授、東海大学特別栄誉教授日本医療政策機構代表理事を務める。

(公財)日米医学医療交流財団 専務理事
宇田 左近(うだ・さこん)氏
ビジネス・ブレークスルー大学 副学長 経営学部長 教授
東京大学工学部建築学科卒業、同工学系研究科修士課程修了(工学修士)。シカゴ大学経営大学院修了(MBA)。マッキンゼー・アンド・カンパニー、東京医科歯科大学大学院医療経営学寄付講座客員教授、日本郵政株式会社専務執行役、東京電力福島原子力発電所事故調査委員会(国会事故調)調査統括、東京電力調達委員会委員長等を経て現職。インフラ系企業の企業変革、および金融機関の企業変革・組織改革に従事。また医療機関における医療経営革新を継続的に支援。最近のビジネスマン向けの著書「インディペンデントシンキング」(カドカワ)において、加藤 良太朗医師のホスピタリストとしての活動について医師以外のビジネスマンにも分かりやすく紹介している。

(公財)日米医学医療交流財団 広報委員
加藤 良太朗(かとう・りょうたろう)氏
板橋中央総合病院 副院長・総合診療科 主任部長
1999年東大医学部卒業後、帝京大市原病院(現・帝京大ちば総合医療センター)で麻酔科研修。2001年より米ワシントン大医学部内科レジデント。その後はコア・ファカルティーとして医学教育にも従事し、ベスト・ティーチャー賞を複数回受賞。07年に同大ロースクールを卒業し、ニューヨーク州弁護士の資格取得。2008年に米セントルイス退役軍人病院では初めてのホスピタリスト部門の立ち上げに成功。13年より米ピッツバーグ大医学部集中治療科などを経て、15年より現職。現在も定期的に米国でホスピタリストとして勤務する。日本におけるホスピタリストの第一人者。
黒川 清、宇田 左近、加藤 良太朗
人気記事ランキング
-

書評『循環器のトビラ 循環器には興味がある でもちょっと苦手 そんな皆さんようこそ』
- 新刊
- 研修医
- 医書マニア
書評『循環器のトビラ 循環器には興味がある でもちょっと苦手 そんな皆さんようこそ』
三谷 雄己【踊る救急医】
-

臨床・教育・創薬――医師だから描けるキャリアの循環
- ワークスタイル
- 就職・転職
- 病院以外で働く
臨床・教育・創薬――医師だから描けるキャリアの循環
株式会社ヒューマンダイナミックス、
-

著者が語る☆書籍紹介 『がっこうとコロナ』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『がっこうとコロナ』
松下隼司、オクダサトシ
-

それ、ChatGPTが代わりにやります! “02 論文を「アップロード」するだけでプレゼン完成
- Doctor’s Magazine
それ、ChatGPTが代わりにやります! “02 論文を「アップロード」するだけでプレゼン完成
白石 達也
-

医師が後回しにしがちな、もったいない控除枠3選!
- ライフスタイル
- 専攻医・専門医
- お金
医師が後回しにしがちな、もったいない控除枠3選!
-

書評『終末期ディスカッション 外来から急性期医療まで 現場でともに考える』
- 新刊
- 研修医
- 医書マニア
書評『終末期ディスカッション 外来から急性期医療まで 現場でともに考える』
三谷 雄己【踊る救急医】
-
医療のリアルを届ける──しろひげコンシェルジュ【3】
- ワークスタイル
- ライフスタイル
- 就職・転職
医療のリアルを届ける──しろひげコンシェルジュ【3】
しろひげコンシェルジュ
-

著者が語る☆書籍紹介 『最新科学が覆す 体にいいのはどっち?』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『最新科学が覆す 体にいいのはどっち?』
山田 悠史
-
会員限定

ちょっと話そう、研修医のホンネ。Vol. 5 進路の迷いとこれからの目標 ―進路・出会い・そして未来への一歩―
- 研修医
- ワークスタイル
- ライフスタイル
ちょっと話そう、研修医のホンネ。Vol. 5 進路の迷いとこれからの目標 ―進路・出会い・そして未来への一歩―
-

著者が語る☆書籍紹介 『臨床医のためのライフハック(「診療・研究・教育」がガラッと変わる時間術)』
- 新刊
- 研修医
- 医書マニア
著者が語る☆書籍紹介 『臨床医のためのライフハック(「診療・研究・教育」がガラッと変わる時間術)』
中島 啓
