記事・インタビュー

医学・医療の国際交流ならびにホスピタリストの海外留学を支援する公益財団法人 日米医学医療交流財団。会長の黒川 清氏と専務理事の宇田 左近氏、そして広報委員を務めながらホスピタリストとして第一線で活躍する医師の加藤 良太朗氏にお集まりいただき、豊富な経験と、数々の医療イノベーションを起こしてきた視点から、日本の医療が抱える課題、財団が力を入れている「ホスピタリスト」の育成などについて伺いました。
前編と後編にわたってご紹介します。これからの日本の医療を支える医学生や、若手医師のみなさん必読の内容です。
「最適化」で患者満足度を創出する
―「日本版ホスピタリスト」導入の効果
加藤:日本の患者は、医師に「横断的に診てくれる主治医のような役割」を求めています。たとえば、ある患者が息苦しいと感じて呼吸器内科に行くと、肺炎ではないと言われる。そこで循環器内科に行くと、今度は心臓ではありませんと言われ、では何が原因なんだろうということで腎臓内科に行くと、腎臓は悪くないと言われる。このように、今の日本の医療は患者自身が診療科を探さなければならない状況です。患者にとって不親切ですし、身体にも負担がかかる。横断的に診る「日本版ホスピタリスト」が導入されることで、入口が1つになり、患者の負担は少なくなります。
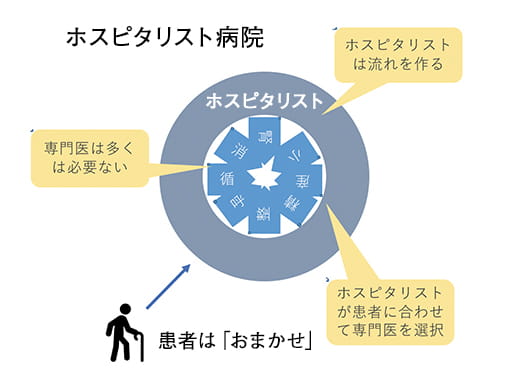
「ホスピタリスト」によって、患者は最適な診療科や専門医を選択することができる。
宇田:医師はサプライヤー(供給者)ではなく、「カスタマーエージェント」でなければなりません。カスタマーエージェントとは、顧客の側に立ってサポートする人。医師は患者の側に立った最適な医療を提供しなければならないのに、多くの医師が、サプライヤーとして上から目線で患者に医療を提供している。ではカスタマーエージェントの役割は誰がやっているのかというと、患者自身なんです。だから、診療科をいくつも渡り歩くことになってしまっているのです。
黒川:日本の医療は医者中心なんですよね。「病院の医療サービスをあなたに最適化する」という患者中心の医療にシフトしなければなりません。それを実現するのが「日本版ホスピタリスト」なんです。
加藤:私が勤務している病院では、大腿骨頚部骨折の患者は整形外科ではなく、内科に入院してもらいます。なぜなら、それが患者にとって最適化した医療となるからです。どちらの診療科の実績になるのかなど、当初は障壁もありました。ただ、そんな医者中心の議論はどうでもいいことです。大腿骨を折る患者は高齢者が多く、心臓や肺も悪い。術後管理は内科的な問題が多いため、それを専門にしているホスピタリストが担うことによって、整形外科の先生方には手術に専念してもらえる。各専門分野の能力を最大限に引き出すことができるから、患者さんの予後も良くなる。「日本版ホスピタリスト」は、そうした環境をつくる役割もあります。
黒川:「日本版ホスピタリスト」の存在は、内科の循環器、消化器などのサブスペシャルの専門医や、外科、整形外科、婦人科などの専門医に、その腕前を効果的に発揮してもらえることから、患者に対し満足度の高い総合的な医療を提供することができます。患者にとっても診療や検査のたらい回しが無くなり、医療関係者にとっても病院経営の無駄をなくすことで、双方の満足度を増すことができるのです。
宇田:よく登山隊に例えて、頂上にチャレンジするのは臓器別専門医の医師で、それをベースキャンプで支えるのが総合医や家庭医、「ホスピタリスト」というようなイメージを持っている方もいるかもしれませんが、その概念は間違っています。このような間違った概念によって、ホスピタリストで頑張ってみようかという医師が生まれない。本質は患者が頂上にいて、その患者の一番近い側には常に「ホスピタリスト」がいる。そこに患者が最も必要としている物資(医療)を調達してくれるのが各臓器別専門医という考え方が重要です。患者中心医療ということで「患者さま」と呼び方だけを変えても、本質が変わらない限り発展はありません。
解説:「日本版ホスピタリスト」の役割と要件
「日本版ホスピタリスト」は、これまでの診療科別・臓器別とは異なる新たなジェネラリスト専門職であり、いわば「入院患者のかかりつけ医」としての役割を果たします。
■「日本版ホスピタリスト」の役割
●臓器・診療科別の“タテ割り”ではなく、横断的に患者を診て、最適解を提供できる医師
●常に病院にいて患者に最も近く、病院を知り尽くして、病院を医療と質の面で良くしていく医師
■「日本版ホスピタリスト」の3つの要件
(1)いつもベッドサイドにいる、入院患者にとって最も身近な主治医
(2)患者の訴えをよく聴き、診察し、横断的視点から適宜専門医とも協力し、最適な医療サービスを提供する
(3)病院診察の全体像をみることにより、質の高い、安全な病院サービスを提供する
ホスピタリストに求められるもの
―「日本版ホスピタリスト」に求められるスキルと役割
加藤:「日本版ホスピタリスト」は、常に患者の一番近くにいて診療科横断的に医療を提供する一方、病院を医療の質と効率の面で良くしていくという役割もあります。患者の話をよく聞いて診察するといったような、医療者としての知識や技術もさることながら、他の診療科の医師やコメディカルとも上手に連携をとりながら病院を上手に回すことも必要なので、コミュニケーション力も大きく求められます。
黒川:米国では、日本の初期研修にあたるレジデントで内科を3年間みっちり経験し、2~5年間のフェローシップと呼ばれる研修を経てから専門医になるため、臓器別専門医でも内科的な管理は当然のこととしてできます。一方、日本では術後に熱が出たりすると、感染症内科などへコンサルする。専門外の症例は常に他科にコンサルするなんて非効率です。診療科横断的に診ることができる「日本版ホスピタリスト」がいれば、ほとんど対応できるのです。
加藤:「ホスピタリスト」は一般的な内科的疾患の殆どに対応できますが、中には専門性の高い検査や治療が要求される場合もあります。当然、他の診療科との連携も非常に大切です。現在、肺癌の患者を診ているのですが、手術については呼吸器外科、骨の転移については整形外科、放射線治療については放射線科というように、関係する全ての診療科の情報をまとめて患者に分かりやすく伝え、最適な治療を一緒に考えて決めていくという主治医の役割もしています。幅広い医学的知識もそうですが、コーディネートするためのコミュニケーション力も重要になります。外来では家庭医がそういった役割をするのでしょうけども、多くの場合、専門医は高度な検査や治療ができる病院にいるため、病院の中の主治医として「日本版ホスピタリスト」が必要なんです。
黒川:加藤先生は米国の内科の3年間のレジデント、さらにホスピタリストの体験もしているので、専門外のことでも患者に分かりやすく説明することができるし、患者の質問になんでも的確に答えることができる。患者さんにとって大きな安心ですよね。
本家ホスピタリストの下で体験する意義
―プロフェッショナリズムとリーダーシップ
加藤:たとえ短期間でも、留学して米国の医療、そして「ホスピタリスト」を直に体験してくることは、その後の「日本版ホスピタリスト」として活動する上で非常に有効だと思います。例えば、コンサルトの仕方一つをとっても全く違いますから。
宇田:米国では、多職種がそれぞれプロフェッショナルとして医師と対等に活発な議論をして、一人ひとりの患者に最適な医療を考えています。例えば、データサイエンティストは医師に対し、「あなたの成績はこうですよ」とはっきり言います。そうした環境に身を置くことはものすごく勉強になると思います。
加藤:日本では医師が偉いような風潮がありますが、医師は看護師からの情報がないと何もできません。専門性が異なるだけで、医師もコメディカルもプロフェッショナルです。お互いをプロフェッショナルとして尊敬していなければ、患者に最適な医療は提供できません。
宇田:医師の働き方改革で、医師の業務を看護師などの他職種にタスクシフトするという議論がありますよね。忙しいから医師の雑務を他職種が代わりに行うというのではなく、互いにプロフェッショナルとしての仕事や立場を尊重し、チーム医療の一員として「患者の課題解決」という共通の意識をもちながら、しっかり仕事をするという視点が重要だと思います。
加藤:「ホスピタリスト」には、そうしたプロフェッショナルたちをまとめる役割もあります。他職種や各診療科と横断的に協働し、病院を一人ひとりの患者にとって理想の医療を提供する場に変えるリーダーなんですよね。
黒川:今日は、「ホスピタリスト」とは何か、日本の医療制度で「ホスピタリスト」はどう機能できるかを話題にしてきましたが、実際に「ホスピタリスト」を体験しないと分からないことも多いと思います。日本の教育は、本を読んで分かった気になってしまう。それではダメで、短期間でも米国の医療を「ホスピタリスト」の下で体験してほしいんです。そのために、当財団では数週間の短期留学の助成も行っています。
目標は10年で1万人
―「日本版ホスピタリスト」留学助成者に期待すること
宇田:当財団は2018年に「日本版ホスピタリスト」育成のための助成を発表したばかりですが、すでにいくつかの海外の医療機関・大学から、留学を通して日本の医師に「ホスピタリスト」のなんたるかを実際に経験してもらう短期のカリキュラムを提供することに同意を得ています。国内のいくつかの病院ではすでに「日本版ホスピタリスト」の導入に前向きな検討が進んでいます。財団では病院経営者の理解を深めるための経営者セミナーも計画中です。積極的な導入を考えていただきたいと思います。
加藤:現時点では「日本版ホスピタリスト」は未だにシステムとして病院に浸透しておらず、ホスピタリストが病院に要るかどうかを病院の管理者が迷っている段階です。ただ、時代の流れは明らかに「ホスピタリスト」にあります。財団の目標として、まずは10年間で1万人のホスピタリストを育成することを目指しています。
解説:「日本版ホスピタリスト」の定着に向けて
これから将来にわたって日本の医療に重要な存在となる「日本版ホスピタリスト」。その育成のためには米国など海外における最適な研修環境の確保が不可欠です。
長期の場合は、これまでの助成と同様に、希望者がマッチングシステムにより留学先を特定することが前提となります。一方、短期については、受け入れ先との直接交渉がベースになるため、日本で活躍する総合診療医・ホスピタリストの先生方による協力を通じて、海外での受け入れ先の確保に尽力しています。
また、助成対象者が日本に帰国した際、「日本版ホスピタリスト」として活躍し、そのパフォーマンスを最大限に発揮できる受け入れ先病院の選定も重要です。当財団では日本での受け入れ先のネットワーク病院の構築にも努め、すでに多数の病院からネットワークへの参加要望が寄せられています。
宇田:当財団が、研究留学ではなく「日本版ホスピタリスト」という臨床留学を助成する方向に転換したことで、「キャリアの実績になるから、なんとなく留学してみようかな」ではなく、「ホスピタリスト」を目指したい志のある医師が留学助成に応募してくれるのではと期待しています。多くの志の高い医師たちによって、将来にわたり「日本版ホスピタリスト」という新たな大地を切り拓いてほしいと思います。
黒川:大学医局で出世のために重視されるのは、臨床ではなく論文重視なんですね。教授の「コネ」で“ひも付き”の研究留学をして2、3年で帰ってくると、新しいテクノロジーの導入や教授の名前のついた論文の実績が増えるから、研究留学した医師が出世していく。私が若い頃は、“ひも付き”以外の臨床留学をしたら医局から破門的な扱いになる時代でした。しかし現在は医師の働き方が多様化して、そうしたあり方は壊れてきています。
「ホスピタリスト」こそが、これまでの日本の医療のタテ割りや家元制などを転換する契機となり、多くの問題を解決するものです。医療者中心から患者中心の医療にシフトする。その実現のために「日本版ホスピタリスト」の育成は急務です。多くの医師が当財団の留学助成を活用し、「ホスピタリスト」を目指してほしいと思っています。
解説:「日本版ホスピタリスト」助成の内容・応募について
「日本版ホスピタリスト」の定着、拡大、及び育成に主体的な役割を果たすなどして貢献し、価値の高い医療の提供に貢献していただく医師を前提として臨床研修期間により下記の2種類で助成をしています。
[1] 長期助成(1年以上の臨床研修期間)
(1)Internal Medicine, Family Medicineなどの分野でレジデント(臨床研修)を希望する医師
(2)レジデントを修了し、今後General Internal Medicineフェローシップなどの専門研修を目指す医師及び、
(3)レジデントを修了し、今後さらにホスピタリストなどのステップアップを目指す医師などに対する助成。
[2] 短期助成(1年未満の臨床研修期間)
海外における「ホスピタリスト」の役割・働き方に対する理解を深め、体験を積める研修プログラムの参加を助成。1~2週間、あるいは数ヶ月間、米国のホスピタリストのもとで研修する場合がこれにあたります。
―これからの医療を支える医学生や若手医師に向けて

加藤既存の選択肢にとらわれず、自分がなりたかった医師になってほしいと思います。私は医学生の頃、医師になるのを諦めようかと思ったことがありました。「医師とはいかに崇高な存在か」というプレッシャーをかけられる一方、授業の内容は専門的過ぎてさっぱり分からない。そこで一旦休学して、短期間でしたが、米国に留学しました。その時に会った素晴らしい先生方に魅了され、医師としてやっていこうと再出発したのです。おそらく、「医学という素晴らしいツールを用いて人助けをしたい」というシンプルな考え方、それが可能にする自由な生き方に魅了されたのだと思います。
血液内科が王道だ、循環器内科なら人に頭を下げなくてよい、整形外科なら仕事がなくならない。学生の頃、よく耳にした発言ですが、どうでもいいことです。科学としての医学も素晴らしいですが、同じ目標を持ったチーム・メイトと一緒に患者さんに寄り添っていく医療もまた素晴らしい職業です。その中心にホスピタリストはいます。もし、少しでも魅力を感じていただけたのであれば、是非、JANAMEFを利用して米国でホスピタリストを直に見てきてほしいと思います。
宇田日本全体が小さなサイロに入っていて、そのサイロの中でだけ通用する考え方に安住し、サイロのなかでの昇進に目標を設定する。サイロ組織外の人は敵であり、ひたすらサイロのトップに忖度し自分の成功第一に振る舞う。一方その入り口では、サイロのトップの歓心を買うためにただ働きに近い状況も受け入れる。省益第一の官僚のケースなどまだまだ記憶に新しい。医師の世界にも同じことが言えないでしょうか。見えない序列やサイロの中で、医師を目指した時の崇高な目的、達成目標が混濁してはないでしょうか。
高齢化も進み、複数疾患に悩み、そして支援してくれる家族も少ない患者の立場に立ってベストのソリューションを考えられる人材が求められています。JANAMEFの短期留学をサイロからの旅立ちのステップとして、ぜひ閉塞感漂う日本の医療に新風を巻き起こしてほしいと願っています。
黒川内科臨床を数年して臨床教育にも大いに興味ある人には、数週間でもよいので、ぜひホスピタリストの体験をしてほしい。そのような体験者が病院の中に、そしていろいろな病院に増えていくと、各診療科の方たちもホスピタリストの価値に気付きはじめ、診療がスムーズになり、病院の運営、経営にも必ずプラスの効果が出てくるでしょう。
※この記事は2019年9月に取材したものです。
※「日米医学医療交流財団」の詳細や、「日本版ホスピタリスト」の具体的な募集・助成内容はホームページをご確認ください。
公益財団法人 日米医学医療交流財団(JANAMEF)
1988年設立。医療・看護その他医療従事者のための国際交流を支援し、アメリカを中心に、欧州、アジア圏において600名超の留学助成を実施。また近年アメリカで飛躍的に増加している「ホスピタリスト」に着目し、2018年以降は助成の軸足を「日本版ホスピタリスト」の育成支援に置くなど、日本の医療課題の解決や医学・医療界の発展に取り組んでいる。
<プロフィール>

(公財)日米医学医療交流財団 会長
黒川 清(くろかわ・きよし)氏
政策研究大学院大学・東京大学 名誉教授
日本医療政策機構 代表理事
東京大学医学部卒業。同大学院医学研究科修了(医学博士)。1969年渡米。ペンシルヴァニア大学、カリフォルニア大学ロサンゼルス校(UCLA)、南カリフォルニア大学を経て、79年UCLA医学部内科教授。その間、カリフォルニア州医師免許、米国内科専門医、同内科腎臓専門医を取得。89年東京大学医学部第一内科教授。96年東海大学教授、医学部長。97年東京大学名誉教授。2003年東海大学総合科学技術研究所教授、東京大学先端科学技術研究センター客員教授。2003-06年日本学術会議会長、総合科学技術会議議員。2006-08年 内閣特別顧問。2006年より政策研究大学院大学教授、コロンビア大学地球研究所Senior Scientist。日本、アジアおよび国際の内科学会、腎臓学会等の理事、理事長、会長、またアジア太平洋、国際科学者会議等の委員、理事、理事長や国会福島原発事故調査委員会委員長などを歴任。現在は政策研究大学院大学・東京大学名誉教授、東海大学特別栄誉教授日本医療政策機構代表理事を務める。

(公財)日米医学医療交流財団 専務理事
宇田 左近(うだ・さこん)氏
ビジネス・ブレークスルー大学 副学長 経営学部長 教授
東京大学工学部建築学科卒業、同工学系研究科修士課程修了(工学修士)。シカゴ大学経営大学院修了(MBA)。マッキンゼー・アンド・カンパニー、東京医科歯科大学大学院医療経営学寄付講座客員教授、日本郵政株式会社専務執行役、東京電力福島原子力発電所事故調査委員会(国会事故調)調査統括、東京電力調達委員会委員長等を経て現職。インフラ系企業の企業変革、および金融機関の企業変革・組織改革に従事。また医療機関における医療経営革新を継続的に支援。最近のビジネスマン向けの著書「インディペンデントシンキング」(カドカワ)において、加藤 良太朗医師のホスピタリストとしての活動について医師以外のビジネスマンにも分かりやすく紹介している。

(公財)日米医学医療交流財団 広報委員
加藤 良太朗(かとう・りょうたろう)氏
板橋中央総合病院 副院長・総合診療科 主任部長
1999年東大医学部卒業後、帝京大市原病院(現・帝京大ちば総合医療センター)で麻酔科研修。2001年より米ワシントン大医学部内科レジデント。その後はコア・ファカルティーとして医学教育にも従事し、ベスト・ティーチャー賞を複数回受賞。07年に同大ロースクールを卒業し、ニューヨーク州弁護士の資格取得。2008年に米セントルイス退役軍人病院では初めてのホスピタリスト部門の立ち上げに成功。13年より米ピッツバーグ大医学部集中治療科などを経て、15年より現職。現在も定期的に米国でホスピタリストとして勤務する。日本におけるホスピタリストの第一人者。
黒川 清、宇田 左近、加藤 良太朗
人気記事ランキング
-

【2023年最新版】令和の初期研修医1年目におすすめの参考書10選
- ベストセラー
- 研修医
- 医書マニア
【2023年最新版】令和の初期研修医1年目におすすめの参考書10選
三谷 雄己【踊る救急医】
-

医師国保のメリットとデメリット、国保との違いとは?
- ライフスタイル
- お金
医師国保のメリットとデメリット、国保との違いとは?
-

3Rで整理する 輸液の基本の「き」 ~Redistribution:低K血症の補正~
- 研修医
- 専攻医・専門医
3Rで整理する 輸液の基本の「き」 ~Redistribution:低K血症の補正~
柴﨑 俊一
-

【医療用語変換を快適に!】医療用語変換辞書“DMiME”の導入を1から解説【画像あり】
- 研修医
- 学習ツール
【医療用語変換を快適に!】医療用語変換辞書“DMiME”の導入を1から解説【画像あり】
三谷 雄己【踊る救急医】
-

医師の働き方改革についてよくあるご質問(FAQ)
- ワークスタイル
- 就職・転職
- 専攻医・専門医
医師の働き方改革についてよくあるご質問(FAQ)
福島 通子
-

海外で医師として働くためのステップ
- ワークスタイル
- 海外留学
海外で医師として働くためのステップ
-

しくじりレジデントから学ぶ!研修医のルール・マナー ~文章力(紹介状)編~
- 研修医
- ワークスタイル
しくじりレジデントから学ぶ!研修医のルール・マナー ~文章力(紹介状)編~
三谷 雄己【踊る救急医】
-

食事の再開を遅らせると、下痢が長引く?
- Doctor’s Magazine
食事の再開を遅らせると、下痢が長引く?
名郷直樹、五十嵐博
-
海外の医師免許を取得する方法
- ワークスタイル
- 海外留学
海外の医師免許を取得する方法
-

医学部で教えてくれない労働基準法~働くときに重要な3つのこと~ Vol.1
- 研修医
- ワークスタイル
- 常識の非常識
医学部で教えてくれない労働基準法~働くときに重要な3つのこと~ Vol.1
柴田 綾子
